Реферат: Первая медицинская помощь при острой сердечной недостаточности
![]()
| Инфаркт миокарда Инфаркт миокарда — острое заболевание сердца, обусловленное развитием одного или нескольких очагов омертвения в сердечной мышце и проявляющееся нарушением сердечной деятельности. Наблюдается чаще у мужчин в возрасте 40—60 лет. Обычно возникает в результате поражения венечных (коронарных) артерий сердца при атеросклерозе, когда происходит сужение их просвета. Нередко к этому присоединяется закупорка сосуда в зоне его поражения, вследствие чего кровь полностью или частично перестает поступать к соответствующему участку мышцы сердца, и в ней образуются очаги омертвения (некроза). В большинстве случаев И. м. предшествует резкое физическое или психическое перенапряжение. Чаще он развивается при обострении ишемической болезни сердца. В этот период, называемый предынфарктным, учащаются и усиливаются приступы стенокардии, становится менее эффективным действие нитроглицерина. Предынфарктный период может длиться от нескольких дней до нескольких недель, в течение которых необходимо обратиться к врачу. Основное проявление И. м. — длительный приступ интенсивной боли в груди сжимающего, давящего, реже раздирающего, жгучего характера, которая не исчезает после повторного приема нитроглицерина. Приступ длится более получаса (иногда несколько часов), сопровождаясь резкой слабостью, чувством страха смерти, а также одышкой и другими признаками нарушения работы сердца. В большинстве случаев при И. м. появляются характерные изменения на электрокардиограмме. Однако они могут запаздывать, иногда обнаруживаются через несколько часов или даже суток после стихания интенсивных болей. При возникновении острой боли за грудиной, не исчезающей после приема нитроглицерина, необходимо срочно вызвать скорую помощь. На основании тщательного обследования больного, включающего электрокардиографию, можно распознать заболевание. До прибытия врача больному обеспечивают максимальный физический и психический покой: его следует уложить, по возможности успокоить. При появлении удушья или нехватки воздуха больному необходимо придать полусидячее положение в постели. Хотя при И. м. нитроглицерин полностью не устраняет боли, повторное его применение целесообразно и необходимо. Заметное облегчение приносят и отвлекающие средства: горчичники на область сердца и грудину, грелки к ногам, согревание рук. Больной в остром периоде заболевания нуждается в постоянном наблюдении. За первым приступом нередко следуют повторные, более тяжелые. Течение болезни может осложняться острой сердечной недостаточностью, нарушениями ритма сердца и т.д. Многие лекарственные средства, используемые при этом, применимы только под врачебным контролем. Поэтому полноценное лечение пациент может получить только в больничных условиях, и при подозрении на инфаркт миокарда ему не следует отказываться от госпитализации. Разработана система оказания помощи больным И. м. Она предусматривает выезд врачебной бригады скорой помощи к больному, проведение лечебных мероприятий на месте возникновения приступа, а при необходимости — их продолжение в машине скорой помощи. Во многих крупных больницах созданы отделения (палаты) интенсивной терапии для больных острым И. м. с круглосуточным электрокардиографическим контролем за состоянием сердечной деятельности и возможностью немедленно оказать помощь при угрожающих состояниях. Все это наряду с мерами реабилитации, диспансерным наблюдением, санаторным лечением позволяет вернуть большинство больных к активной трудовой деятельности. |
ИнсультИнс ульт — острое нарушение мозгового кровообращения с повреждением ткани мозга и расстройством его функций. Основные причины И. — гипертоническая болезнь и атеросклероз сосудов головного мозга. И. может возникать также при других заболеваниях сосудов (например, аневризме мозговых сосудов), ревматизме, болезнях крови и др. Различают геморрагический инсульт, при котором происходит кровоизлияние в мозг, и ишемический инсульт, возникающий вследствие затруднения или прекращения поступления крови к тому или иному отделу мозга и сопровождающийся размягчением участка мозговой ткани — инфарктом мозга. Хотя у большинства больных И. возникает внезапно, нередко ему предшествуют так называемые предвестники. Например, при гипертонической болезни и атеросклерозе усиливаются шум и тяжесть в голове, головная боль и головокружение, появляется преходящая слабость руки или ноги, иногда резкая общая слабость. Геморрагический И. чаще происходит днем, нередко после стресса, эмоционального напряжения. У больного наступает парез (паралич) рук и ног, обычно с одной стороны (например, правые рука и нога при кровоизлиянии в левое полушарие головного мозга), нарушается речь. Многие больные теряют сознание, не реагируют на окружающее; в первые часы бывают судороги, рвота, храпящее дыхание. Ишемический И. может произойти в любое время суток, однако чаще это происходит ночью, во время сна, иногда он развивается постепенно. Например, сначала «немеет» рука, затем половина щеки, а в дальнейшем нарушается речь. В целом же проявления И. обусловлены расположением кровоизлияния или инфаркта мозга, что приводит к нарушению соответствующих функций мозга. Вопрос о госпитализации больного с И. решает врач. В первые часы важно установить правильный диагноз, характер заболевания, поскольку лечение больных с ишемическими и геморрагическими И. различно. После И. у больных могут сохраняться более или менее длительное время различные нарушения сознания, двигательных функций (параличи, парезы), расстройства речи, чувствительности, мочеиспускания. Восстановление нарушенных функций (движений, речи и др.) после инсульта происходит медленно, и ко времени выписки из больницы может быть далеко не полным. Поэтому по возвращении домой больной нуждается в особом уходе. Прежде всего, необходимо строго соблюдать некоторые гигиенические условия. Матрац на постели больного должен быть ровным и нежестким, простыня — без складок. Это способствует предупреждению пролежней и других осложнений. Если больной пользуется «уткой» или судном, то под них кладут клеенку, покрытую пеленкой, которую после туалета легко сменить. Больного ежедневно подмывают и делают общие обтирания камфорным спиртом или туалетной водой. При кормлении лежачему больному приподнимают голову или придают ему полусидячее положение. Пища должна быть легкоусвояемой, а жидкость следует давать из поильника или через полиэтиленовую трубочку. Если больной после И. остается дома или после выписки из стационара ему предписан постельный режим, нужно следить за его правильным положением в постели. Когда больной лежит на спине, к кровати со стороны парализованной руки ставят табуретку, на нее кладут большую подушку, угол которой должен находиться под плечевым суставом. Руку разгибают в локтевом суставе, на кисть с ладонной поверхности с разведенными и выпрямленными пальцами накладывают лонгетку, вырезанную из фанеры и доходящую до середины предплечья. Ее обертывают ватой и бинтом, а затем другим бинтом привязывают к кисти и предплечью. Разогнутую руку поворачивают ладонью вверх, отводят в сторону под углом в 90° и укладывают на подушку таким образом, чтобы плечевой сустав и вся рука были на одном уровне, в горизонтальной плоскости. Это предупреждает развитие тугоподвижности и боли в плечевом суставе. Между рукой и грудной стенкой помещают валик из марли и ваты. Чтобы сохранить приданное руке положение, на нее кладут мешочек с песком. Парализованную ногу сгибают в коленном суставе на 15—20°, под колено подкладывают валик из ваты и марли. Стопу сгибают под углом в 90° и удерживают в таком положении ящиком, обтянутым стеганым ватником, каким-либо футляром, в который больной упирается подошвой. Когда больного поворачивают на здоровый бок, парализованным конечностям придают другое положение. Руку сгибают в плечевом и локтевом суставах и укладывают на подушку, ногу также сгибают в тазобедренном, коленном и голеностопном суставах и тоже кладут на подушку. Поворачивать больного со спины на бок и наоборот и укладывать в рекомендованных положениях следует через каждые 11 /2 —2 ч. Во время еды, лечебной гимнастики и массажа, а также послеобеденного отдыха и ночного сна руке и ноге специального положения придавать не надо. Независимо от степени остаточного нарушения движений по рекомендации лечащего врача назначают лечебную гимнастику, больного учат садиться, подтягиваясь за лямку, привязанную к спинке кровати. Сидящему надо положить за спиной подушку (лучше две подушки), чтобы ему не требовалось усилий для удержания тела в таком положении. Тех, кто может самостоятельно, без напряжения сидеть в постели, надо учить пересаживаться на стоящий рядом с постелью стул или кресло-качалку. Больного, который может вставать, обучают правильной ходьбе — сначала с помощью особой трости («козелок» с четырьмя ножками), потом с обыкновенной тростью и, наконец, без нее. Все мероприятия по активизации больного в домашних условиях (обучение сидеть, ходить) проводят под контролем медработника. Программу занятий по лечебной гимнастике составляют невропатолог и методист по лечебной физкультуре. При расстройствах речи проводят логопедические занятия по специальной программе. Как правило, занятия по восстановлению речи и лечебную гимнастику начинают в стационаре, а затем продолжают в домашних условиях и, наконец, амбулаторно. При легких остаточных явлениях И. рекомендуют санаторное лечение, предпочтительно в привычных климатических условиях. Реабилитация больных, перенесших И., процесс длительный, восстановление функций происходит не в полной мере и не всегда. |
Массаж сердца
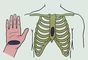
Рис. 1. Место соприкосновения руки и грудины при непрямом массаже сердца.
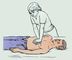
Рис. 2. Положение больного и оказывающего помощь при непрямом массаже сердца.

Рис. 3. Схема непрямого массажа сердца.
Массаж сердца — механическое воздействие на сердце после его остановки с целью восстановления его деятельности и поддержания непрерывного кровотока до возобновления работы сердца. Показаниями к М. с. являются все случаи остановки сердца. Сердце может перестать сокращаться от различных причин: спазма коронарных сосудов, острой сердечной недостаточности, инфаркта миокарда, тяжелой травмы, поражения молнией или электрическим током и т.д. Признаки внезапной остановки сердца — резкая бледность, потеря сознания, исчезновение пульса на сонных артериях, прекращение дыхания или появление редких, судорожных вдохов, расширение зрачков.
Существуют два основных вида массажа сердца: непрямой, или наружный (закрытый), и прямой, или внутренний (открытый).
Непрямой М. с. основан на том, что при нажатии на грудь спереди назад сердце, расположенное между грудиной и позвоночником, сдавливается настолько, что кровь из его полостей поступает в сосуды. После прекращения надавливания сердце расправляется и в полости его поступает венозная кровь.
Непрямым М. с. должен владеть каждый человек. При остановке сердца его надо начинать как можно скорее. Наиболее эффективен М. с., начатый немедленно после остановки сердца. Для этого больного или пострадавшего укладывают на плоскую твердую поверхность — землю, пол, доску (на мягкой поверхности, например постели, М. с. проводить нельзя). Оказывающий помощь становится слева или справа от пострадавшего, кладет ладонь на грудь пострадавшего таким образом, чтобы основание ладони располагалось на нижнем конце его грудины (рис. 1,2 ). Поверх этой ладони помещает другую для усиления давления, и сильными, резкими движениями, помогая при этом всей тяжестью тела, осуществляют быстрые ритмичные толчки один раз в секунду (рис. 3 ). Грудина при этом должна прогибаться на 3—4 см, а при широкой грудной клетке — на 5—6 см. После каждого надавливания руки приподнимают над грудной клеткой, чтобы не препятствовать ее расправлению и наполнению сердца кровью. Для облегчения притока венозной крови к сердцу ногам пострадавшего придают возвышенное положение.
Методика непрямого массажа сердца у детей зависит от возраста ребенка. Детям до 1 года достаточно надавливать на грудину одним-двумя пальцами. Для этого оказывающий помощь укладывает ребенка на спину головой к себе, охватывает ребенка так, чтобы большие пальцы рук располагались на передней поверхности грудной клетки, а концы их на нижней трети грудины, остальные пальцы подкладывает под спину. Детям старше 1 года до 7 лет массаж сердца производят, стоя сбоку, основанием одной кисти, а более старшим — обеими кистями (как взрослым). Во время массажа грудная клетка должна прогибаться на 1—11 /2 см у новорожденных, на 2—21 /2 см у детей 1—12 мес., на 3—4 см у детей старше 1 года. Число надавливаний на грудину в течение 1 мин должно соответствовать средней возрастной частоте пульса, которая составляет: у новорожденных 140, у детей 6 мес. — 130—135, 1 года — 120—125, 2 лет — 110—115, 3 лет — 105—110, 4 лет — 100—105, 5 лет — 100, 6 лет — 90—95, 7 лет — 85—90, 8—9 лет — 80—85, 10—12 лет — 80, 13—15 лет — 75 ударов в 1 мин.
Непрямой массаж сердца обязательно сочетают с искусственным дыханием. Массаж сердца и искусственное дыхание удобнее проводить двум лицам. При этом один из оказывающих помощь делает одно вдувание воздуха в легкие, затем другой производит пять сдавлений грудной клетки.
Непрямой М. с. — простая и эффективная мера, позволяющая спасти жизнь больным и пострадавшим; он применяется в порядке первой помощи. Успех наружного М. с. определяется по сужению зрачков, появлению самостоятельного пульса и дыхания. Массаж сердца должен проводиться до прибытия врача.
Прямой М. с. заключается в периодическом сдавливании сердца рукой, введенной в полость грудной клетки. Этот вид М. с. применяет только хирург в случае остановки сердца при операции на органах грудной полости.
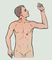
Рис. 1. Точки определения пульса на артериях и место выслушивания тонов сердца.
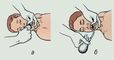
Рис. 2. Освобождение полости рта и глотки от инородных тел, слизи или инородных масс.

Рис. 3. Некоторые реанимационные мероприятия.
Реанимация
Реанимация — восстановление жизненно важных функций организма (прежде всего дыхания и кровообращения). Реанимацию проводят тогда, когда отсутствует дыхание и прекратилась сердечная деятельность или обе эти функции угнетены настолько, что практически и дыхание, и кровообращение не обеспечивают потребности организма.