Реферат: Финансирование здравоохранения в России
Государственная система здравоохранения в РФ сегодня устроена следующим образом:
· по способу финансирования сложилась смешанная бюджетно-страховая модель;
· по системе организации медицинской помощи она носит отдельные черты модели, существовавшей в Советском Союзе;
· по управлению - разделена на 3 уровня (федеральный, региональный и муниципальный);
· по форме собственности поставщиков медицинских услуг, участвующих в реализации ПГГ (Программа государственных гарантий), выделены 3 ее вида: государственная (федеральная и региональная), муниципальная и частная. Отраслевая (ведомственная) медицинская служба осталась или в федеральной собственности (например, медицинская служба Министерства обороны), или стала частной в результате изменения формы собственности ведомств, которым она ранее принадлежала (например, медицинская служба ОАО «РЖД») [37].
На рисунке 1 представлен темп изменения (прироста/спада) ВВП и государственных расходов на здравоохранение в постоянных ценах (за 100% принят 1995 г.). С 1998 по 2007 г. среднегодовой темп роста ВВП составил 7% (в сопоставимых ценах по отношению к предыдущему году). А ежегодный темп роста государственных расходов на здравоохранение с 1998 по 2005 г. в среднем отставал от темпов роста ВВП почти в 2 раза. Расходы на здравоохранение в сопоставимых ценах падали с 1990 г. вплоть до 1999 г. и достигли уровня 1990 г. только в 2006 г. [54]. В этот период определенное улучшение экономических условий в стране не трансформировалось в заметный рост государственного финансирования здравоохранения. И только с началом реализации Программы дополнительного лекарственного обеспечения льготных групп населения (ДЛО) в 2005 г. и приоритетного национального проекта (ПНП) «Здоровье» в 2006 г. темп роста расходов на здравоохранение начал опережать темп роста ВВП.
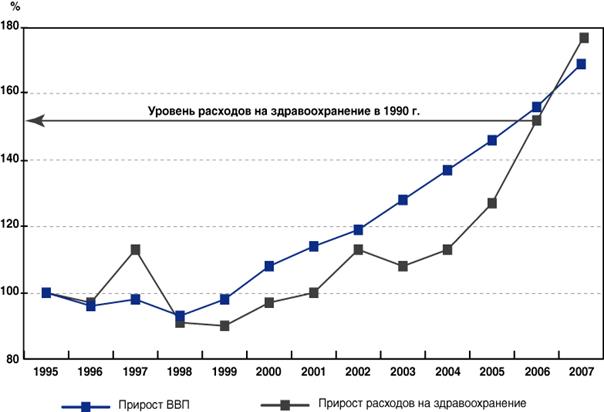
Рисунок 1. Изменение ВВП и государственных расходов
на здравоохранение РФ в постоянных ценах (1995 г. - 100%) [6, 7, 8, 37]
В РФ государственные расходы на здравоохранение в доле ВВП (т.е. относительные расходы) составляют 1,7%, что в 1,8 раза ниже, чем в среднем в странах ОЭСР - 6,6% ВВП (рис. 2).
Список развитых стран с наибольшей долей затрат на здравоохранение в ВВП возглавляют США [55, 59, 62]. В 1992 – 2008 гг. в США расходы на здравоохранение составляли 13 – 16% от ВВП, во Франции – 9 – 10,5%, в Германии 9,9 – 10,9%.
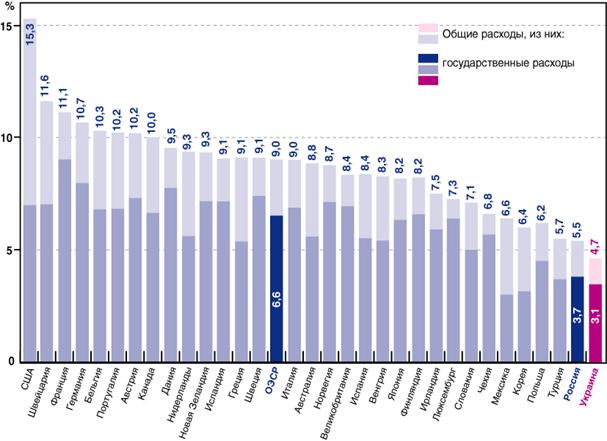
Рисунок 2. Общие и государственные расходы на здравоохранение в доле ВВП в разных странах [37, 55, 59, 62]
На рисунке 3 отображены общие и государственные расходы на здравоохранение в 2007 г. в абсолютных показателях - в дол. по ППС (т.е. оцененные по паритету покупательной способности доллара США), на душу населения в год. Видно, что в России на 1 человека из государственных источников тратится 577 дол. по ППС (всего в РФ на здравоохранение в 2007 г. из всех источников было потрачено 1810 млрд руб., из них государственных - 1230 млрд руб. (Росстат, 2008)), что в 3,8 раза меньше, чем в среднем в странах ОЭСР (и в 1,5-2 раза ниже, чем в «новых» странах ЕС).
Даже при существенно меньших по сравнению с развитыми странами финансовых нормативах ПГГ (577 дол. по ППС против 2200 дол. по ППС) в 2007 г. в 70% субъектов РФ (60 из 83) эта программа не была исполнена - недофинансирование по сравнению с федеральным нормативом составило 65,4 млрд руб. В 2008 г. объем дефицита ПГГ в 49 субъектах РФ составил 42,8 млрд руб. И эта проблема недофинансирования ПГГ наблюдается в большинстве субъектов РФ, ежегодно, начиная с 1999 г., что свидетельствует как о постоянной нехватке средств в субъектах РФ, так и о неэффективности существующего механизма выравнивания ПГГ из Федерального Фонда обязательного медицинскою страхования и федерального бюджета.
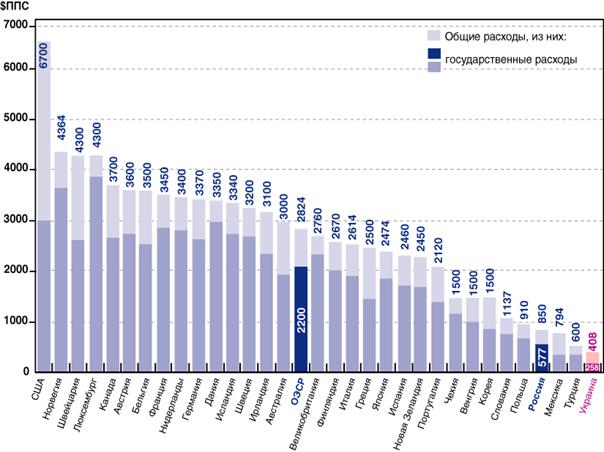
Рисунок 3. Общие и государственные подушевые расходы на здравоохранение в год в разных странах [37, 61]
Вместе с тем имеется зависимость между государственным финансированием здравоохранения и показателями здоровья населения.
На рисунках 4 и 5 представлена зависимость показателей здоровья населения от подушевых государственных расходов на здравоохранение в год. Видно, что при государственных расходах на душу населения в диапазоне от 0 до 1500 дол. по ППС существует прямо пропорциональная зависимость ожидаемой продолжительности жизни и общего коэффициента смертности от этих расходов. Как видно из этих рисунков, для достижения ожидаемой продолжительности жизни в 73 и 75 лет и общего коэффициента смертности 11,0 и 10,0 необходимо, чтобы подушевые государственные расходы на здравоохранение были соответственно не менее, чем 1100-1200дол. по ППС.
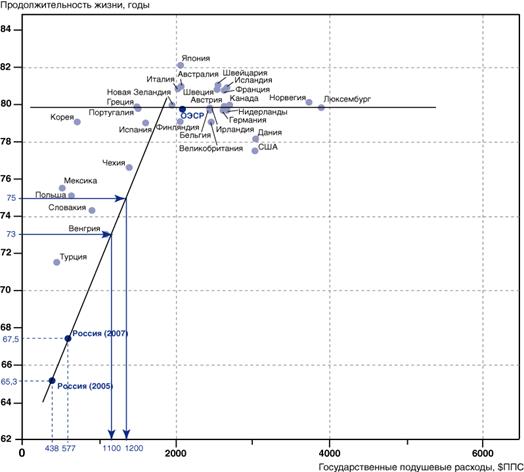
Рисунок 4. Ожидаемая продолжительность жизни в зависимости от подушевых государственных расходов на здравоохранение в год, дол. по ППС [37]
Следует отметить, что даже небольшое увеличение финансирование здравоохранения в рамках ПНП «Здоровье» позволило достичь заметных позитивных сдвигов как в ожидаемой продолжительности жизни, так и снижении общего коэффициента смертности населения страны.
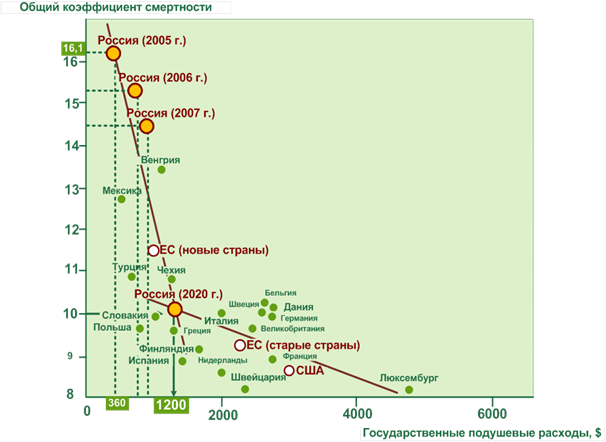
Рисунок 5. Общий коэффициент смертности в зависимости от подушевых государственных расходов на здравоохранение в год, дол. по ППС [37]
Аналогичная зависимость выявлена между подушевыми расходами на территориальную программу государственных гарантий (ТПГГ) в год и уровнем смертности в разных субъектах РФ (для сравнения были отобраны 49 субъектов РФ со схожими климатическими условиями проживания и возрастной структурой населения из следующих федеральных округов: Приволжского, Центрального, Северо-Западного, Уральского и Южного) причем прослеживается она с уровня подушевого финансирования более чем 4,2 тыс. руб. в год.
Уровень подушевого финансирования здравоохранения в регионе менее 4,2 тыс. руб. настолько мал, что он уже перестает влиять на общий коэффициент смертности в этом регионе. Это подтверждает тезис о необходимости увеличения финансирования здравоохранения в регионах России в 2-3 раза, чтобы достичь к 2020 г. значения общего коэффициента Инертности равного 11,0.
1.2 Государственные программы развития здравоохранения
С 2006 г. под патронажем президента РФ начали реализовываться приоритетные национальные проекты: «Образование», «Доступное жилье», «Развитие агропромышленного комплекса» и «Здоровье». Наиболее масштабным и значимым являлся ПНП «Здоровье» (который также включал дополнительные меры в области демографии). Его реализация началась с 2006 г. Направления проекта представлены на рисунке 6 (см. приложение).
ПНП «Здоровье» показал, что ежегодное дополнительное увеличение государственного финансирования здравоохранения (в среднем ни 10% в год с 2006 по 2008 г.) обеспечило реальное улучшение здоровья населения РФ - ожидаемая продолжительность жизни увеличились на 2,2 года; общий коэффициент смертности понизился на 10%. Ежегодное снижение смертности позволило сохранить за 3 года 540 тыс. жизней российских граждан.
Вместе с тем следует отметить и недостатки в реализации проекта - акцент был сделан на вложения в развитие высоких технологий и инфраструктурной составляющей здравоохранения. Так, закупка дорогостоящего оборудования для ЛПУ, строительство центров высоких
технологий составили 40% в общих расходах на проект. Вложение в развитие первичной медико-санитарной помощи и профилактики, которые являются наиболее экономически эффективными мерами по улучшению здоровья населения, составили только 60%. Здесь прослеживается постоянная российская тенденция - потратить максимальное количество средств на строительство новых центров и закупку дорогостоящего оборудования.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]() Вложения в решение ключевых проблем здравоохранения (увеличение низкой оплаты труда медицинских работников и повышение их недостаточной квалификации), от которых определяющим образом зависит эффективность системы здравоохранения, были просто ничтожно малы и составили соответственно только 21 и 0,2% от общего объема средств ПНП «Здоровье». Акцент следует сместить на улучшение качества профилактического и поликлинического обслуживания населения.
Вложения в решение ключевых проблем здравоохранения (увеличение низкой оплаты труда медицинских работников и повышение их недостаточной квалификации), от которых определяющим образом зависит эффективность системы здравоохранения, были просто ничтожно малы и составили соответственно только 21 и 0,2% от общего объема средств ПНП «Здоровье». Акцент следует сместить на улучшение качества профилактического и поликлинического обслуживания населения.
Следует отметить также непрозрачность критериев отбора федеральных учреждений и субъектов РФ для оснащения дорогостоящим оборудованием и для строительства новых центров. Такое распределение необходимо проводить или на основании процедуры открытых конкурсов, или по утвержденному, например 10-летнему, плану поэтапного технического перевооружения отрасли, в котором предусмотрены интересы населения всех субъектов РФ.
В ходе реализации ПНП «Здоровье» стало очевидно, что политический фактор является определяющим в стимулировании системных преобразований в отрасли. Увеличение финансирования здравоохранения - необходимое условие для улучшения здоровья населения РФ. Для повышения эффективности вложений в здравоохранение необходимы широкое экспертное обсуждение и научное обоснование принимаемых решений.
Интегрирование национального проекта «Здоровье» в стратегию развития здравоохранения и поэтапное увеличение финансирования здравоохранения к 2014 году в 2 раза позволит сохранить положительную динамику улучшения здоровья населения, достичь увеличения общей продолжительности жизни (ОПЖ) до 73 лет и приблизиться к снижению смертности в 1,5 раза к 2020 г. Реализация стратегии должна проходить под патронажем президента РФ и правительства РФ и оставаться приоритетом государственной политики в сохранении и укреплении человеческого потенциала нашей страны.
Изначально вариант системы финансирования в стране необходимо выбирать с учетом мировых тенденций. Это позволит повысить эффективность оказания качественной медицинской помощи населению, а не просто наращивать расходы на здравоохранение [60].
Проект «Концепции развития здравоохранения до 2020 г.» представлен Министерством здравоохранения и социального развития РФ. В данном документе представлены важнейшие предложения по увеличению государственного финансирования здравоохранения, развитию системы охраны здоровья, конкретизации ПГГ и повышению квалификации медицинских кадров. В рамках реализации Концепции развития здравоохранения до 2020 года предусмотрено совершенствование федерального законодательства и приведение его в соответствие с потребностями развития здравоохранения, для чего планируется разработка и принятие федеральных законов [41]. Однако практически не раскрыты механизмы реализации перечисленных задач. Некоторые предложения по системе организации медицинской помощи крайне неоднозначны - например, касающиеся организации трех «саморегулируемых и конкурирующих» между собой уровней медицинской помощи, создания «службы маршрутизации» больных, развития профилактической помощи.
В Концепции недостаточно освещены вопросы повышения эффективности государственного управления, механизмов государственно - частного партнерства, не представлен порядок контроля за реализацией Концепции и отчетности за полученные результаты. Существуют крайне негативные оценки реализации проводимых реформ: «Впервые в истории страны мы в год теряем 500 тысяч человек, которые умирают потому, что им не была оказана медпомощь. Из них львиная доля за ней даже не обращалась» [41]. Большим плюсом советской системы здравоохранения было наличие обязательных медицинских осмотров на предприятиях, диспансеризация всего населения. Сейчас «Уничтожена медицинская промышленность... Фактически прекратилось даже производство собственных антибиотиков. Это, как и вообще проблема со здравоохранением, является проблемой государственной безопасности…» [45].
Источниками увеличения государственных расходов на здравоохранение могут стать: введение прогрессивной шкалы налогообложения и страховых взносов (общепринятых в развитых странах), рост в 3-4 раза акцизов на алкоголь и табак; нормирование (в долях от ВВП или от консолидированного бюджета) отчислений регионов на здравоохранение.
--> ЧИТАТЬ ПОЛНОСТЬЮ <--