Доклад: Применение имплантации коллагеновой губки в лечении глаукоматозной атрофии зрительного нерва
Collagen sponge implantation in the treatment of glaucoma atrophy of the optic nerve
Modification of subtenon implantation of collagen infusion system were suggested. The modification differs from previous method by absence of infusion tube and consequence drug infusion. 83 eyes of 77 patients were operated on.
The improvement of visual acuity in 61,4% cases, kinetic perimetry in 75% and static perimetry in 68,3% was registered on 5–7th days after operation. Thus, subtenon implantation of collagen sponge is rather effective and the positive changes are more prolonged than after regular medicine treatment.
О дна из важнейших задач современной офтальмологии – сохранение зрительных функций у больных, страдающих далекозашедшей глаукомой (III–IV стадии) с явлениями атрофии зрительного нерва (АЗН). Существенное значение при АЗН имеет нарушение его кровоснабжения. Обычно для стимуляции зрительных функций при компенсированном внутриглазном давлении (ВГД) используют внутривенное или внутримышечное введение сосудорасширяющих препаратов, а также парабульбарное назначение этих препаратов, антиоксидантов и др. [1, 2, 6]. Иногда применяют различные методы физиотерапевтического или лазерного лечения. Консервативную терапию обычно проводят один или два раза в год в стационаре, однако лечение не всегда эффективно, а улучшение зрительных функций чаше носит временный характер. Используются и хирургические методы для коррекции гемодинамики глаз, в частности, методика субтеноновой имплантации коллагеновой инфузионной системы (СИКИС) [4, 6, 7]. Нами предложена модификация этой методики, отличающаяся тем, что подшивание трубки и соответственно введение каких–либо лекарств через нее не проводилось. Тем самым, исследовано влияние собственно имплантации коллагеновой губки на состояние глаз с глаукоматозной АЗН.
Материал исследования
Операция проведена у 77 больных (83 глаза). Из них 48 мужчин и 29 женщин. II стадия глаукомы отмечена на 24 глазах, III стадия – на 55 и терминальная глаукома– на 4 глазах. Возраст больных – от 51 до 92 лет (в среднем 67,2±4,1 года). 8 больных имели единственный видящий глаз, 5–оперированы амбулаторно. В 4 случаях при повышенном ВГД одновременно проводили имплантацию коллагеновой губки с трабекулоэктомией или дренирующей лимбосклероэктомией [3]. 3 больным одновременно оперировали оба глаза, а у 4 больных оперировали оба глаза последовательно с интервалом в 2 месяца. Операцию субтеноновой имплантации коллагеновой губки проводили без какого–либо консервативного лечения.
Контрольную группу составили 62 больных (62 глаза ), из них 38 мужчин и 24 женщины. На одном глазу у этих больных проводили операцию субтеноновой имплантации коллагеновой губки, а парный глаз с глаукоматозной АЗН использовали в качестве контрольного.
Техника операции
Из стандартной стерильной коллагеновой губки толщиной 10 мм формировали имплантат длиной 20 мм и шириной 6 мм, который смачивали в физиологическом растворе, отжимали и складывали пополам. Толщина имплантата составляла примерно 1,5 мм.
Под местной анестензией лидокаином делали разрез коньюнктивы в нижне–носовом квадранте в 7–8 мм от лимба, длиной 5–6 мм, параллельно к лимбу. Затем с помощью шпателя формировали туннель между склерой и теноновой капсулой до заднего полюса глазного яблока. Подготовленный лоскут коллагеновой губки имплантировали в этот канал ближе к зрительному нерву. Накладывали непрерывный шов на коньюнктиву.
После операции в течение 5–7 дней местно применяли 0,3% раствор левомицетина и 0,1% дексаметазона. Шов снимали через 10–12 дней после операции. Обычно в течение недели после операции отмечали легкое раздражение и отек конъюнктивы.
Методы исследования
Определяли остроту зрения, периферическое поле зрения по автоматическому статическому периметру «ПЕРИКОМ» и по кинетическому периметру. Обследование проводили у больных до операции, при выписке (обычно через 5–7 дней после операции), через 1 мес затем через 2–3 и 6 мес после операции.
При оценке результатов считали:
• улучшением по остроте зрения – ее повышение более чем на 0,1;
• улучшением по данным кинетической периметрии – увеличение суммарного значения поля зрения по 8 меридианам более чем на 50 градусов;
• улучшением по данным статической периметрии – уменьшение условных единиц суммарного дефекта поля зрения более чем на 30°, условной единицей считалась скотома I уровня, скотома II уровня принималась за 1,5 единицы и абсолютная скотома – за 2 единицы).
Результаты
При выписке на 5–7 день после операции улучшение отмечено:
• по остроте зрения– в 61,4% глаз
• по кинетической периметрии–в 75%
• по статической периметрии– в 68,3%.
В остальных случаях зрительные функции остались практически без изменений.
В контрольной группе при выписке отмечено:
• острота зрения не изменилась
• суммарное поле зрения по данным кинетической периметрии колебалось ±20 градусов
• суммарное значение статической периметрии колебалось ±15 единиц.
Динамика остроты зрения: до операции средняя острота зрения была 0,24±0,03, при выписке – 0,31±0,03 (Р<0,05) и через 1, 2 и 6 мес. после операции была соответственно 0,34±0,03 (P<0,02), 0,37±0,03 (P<0,01) и 0,33±0,05 (P<0,10) см. рис. 1.
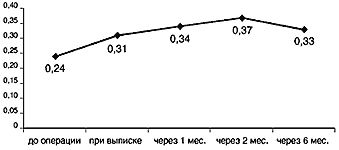
Рис. 1. Динамика остроты зрения после операции имплантации коллагеновой губки
Результаты кинетической периметрии: до операции среднее суммарное поле зрения (8 меридианов) было 192±14 градусов, при выписке 262±15 (Р<0,001) градусов и через 1, 2 и 6 мес после операции было соответственно 273±16 (P<0,001), 280±16 (P<0,001), и 289±26 (P<0,002) градусов (рис. 2).
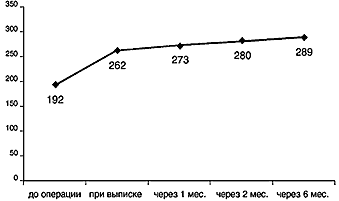
Рис.2. Динамика суммарного значения периферического поля зрения (по 8 меридианам, град.) после операции имплантации коллагеновой губки
--> ЧИТАТЬ ПОЛНОСТЬЮ <--