Реферат: Этиология пиквикского синдрома и его лечение
Исследование газов крови - постоянная гипоксемия ниже 95 мм рт. ст. и гиперкапния выше 40 мм рт. ст. (синдром альвеолярной гиповентиляции).
Инструментальные методы:
Характерные изменения мы можем увидеть при рентгенографии грудной клетки. Обращает внимание: горизонтальное положение ребер, увеличение межреберных промежутков, высокое стояние диафрагмы, ослабление сосудистого рисунка, уменьшение объема легких, поперечник тени сердца расширен в обе стороны на 25-55% больше нормы. В боковой проекции определяется усиленный кифоз грудного отдела позвоночника.
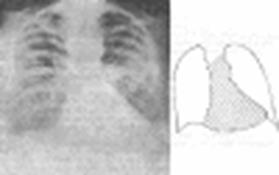
Типичная рентгенограмма грудной клетки у лица с ожирением (мужчина 36 лет, фактическая масса тела 106 кг, рост 169 см).
Рентгеноскопия грудной клетки - уменьшение подвижности диафрагмы, расширение и усиление пульсации конуса легочной артерии.
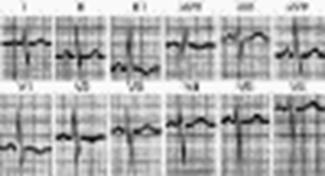
НА ЭКГ признаки гипертрофии правых отделов сердца, нарушения проводимости или блокады в правой ножке пучка Гисса, перегрузки правого желудочка.
Несмотря на то, что гипертрофия левого желудочка у лиц с ожирением анатомически отчетлива, соответствующие электрокардиографические изменения появляются очень редко.
ЭКГ при хроническом легочном сердце
На ФКГ - высокая амплитуда легочного компонента II тона, убывающий диастолический шум Грехема-Стилла.
На ЭхоКГ - дилятация всех камер сердца, гипертрофия ПЖ и ЛЖ, признаки легочной гипертензии (W-образная форма движения легочного клапана сердца, парадоксальное движение межжелудочковой перегородки), при формировании относительной недостаточности клапана легочной артерии выявляется диастолический патологический турбулентный поток в просвете легочной артерии.
При исследовании функции внешнего дыхания: ЖЕЛ снижена, ФЖЕЛ1 снижена, индекс Тифно выше (при рестриктивном типе) или ниже (при смешанном типе) 70%.
Дифференциальный диагноз:
Следует исключить существование заболевания системы кровообращения и дыхания независимо от ожирения. При ПС обычно нет никакого заболевания легких или сердца, которыми можно было бы объяснить имеющиеся отклонения от нормы. Известно, что беременность, асцит и вздутия живота вызывают такое же уменьшение вентиляции, а в развитых случаях - дыхательную недостаточность, как и ожирение. Такие же нарушения обнаруживаются при протяженных плевральных спайках, больших экссудатах в плевральной полости или осумкованных эмпиемах, когда подвижность грудной клетки и диафрагмы подвергается ограничению. Исходя из этого нужно исключить все вышеперечисленные состояния у людей с клиникой ПС.
А также необходимы консультации различных специалистов (эндокринолога, невролога, генетика и др.) для установления возможной причины ожирения. В случаях с неясной этиологией проводят биопсию жировой ткани.
Сходную клиническую картину (ожирение, дневная сонливость) с ПС имеет СОАС ассоциированный с ожирением, поэтому их необходимо дифференцировать.
При синдроме обструктивного апное во сне (СОАС) происходит снижение тонуса мышц-дилятаторов глотки, приводящее к спадению ее стенок, что проявляется храпом и периодами апное во время сна.
| Признак | ПС | СОАС |
| Ожирение | + | -/+ |
| Постуральная ригидность мышц при засыпании | Сохраняется | Снижается |
| Тип нарушения дыхания | Рестриктивный или смешанный | Обструктивный |
| Газы крови днем | Гипоксемия и гиперкапния | Норма |
Осложнения:
Больные с ПС по стратификации риска входят в группу с очень высоким риском развития сердечно-сосудистых осложнений. У них часто развиваются ИМ, инсульт, ТЭЛА, внезапная смерть и др.
План лечения:
Основная проблема пациентов с ПС заключается в чрезмерном тяжелом ожирении, соответственно основной акцент в лечении должен быть сделан на снижение веса. Помимо этого необходимо бороться с имеющимися осложнениями и не допустить развития опасных для жизни состояний.
Редукционная диета (гипокалорийная, ограничение животных жиров, 1 г белка на 1 кг должной массы тела, достаточное количество углеводов для предупреждения кетоза, обогащение витаминами и минералами, снижение потребления поваренной соли).
В описанном выше случае Барвела терапия состояла в основном из предписанного уменьшения веса посредством низкокалорийной диеты (800 калорий в день). На этом режиме вес пациента снизился от 121,4 до 103,6 кг в течение трех недель. По мере потери веса сонливость, одышка и отек постепенно стихали, а физическое состояние нормализовывалось.
Лечение основного заболевания при вторичном ожирении
Медикаментозное лечение ожирения - анорексигенные средства (диетрин, изолипан, минифаж, фепранон, теронак), стимуляторы липолиза (диетпласт), пищевые добавки, гомеопатические препараты.
Антикоагулянты и антиагреганты как профилактика развитий состояний опасных для жизни.
Оксигенотерапия.
Лечение ХСН и других осложнений по соответствующим схемам.
Заключение
При встрече с данным заболеванием в клинической практике состояние этой категории пациентов необходимо расценивать как тяжелое, а к уходу за ними и лечению подходить с особым вниманием, т.к очень высок риск тяжелых осложнений и внезапной смерти.